Winncare to producent urządzeń medycznych na skalę globalną, a dzięki doskonałej jakości i profesjonalnemu podejściu zaufało nam już wielu klientów instytucjonalnych ale również indywidualnych. Podnośniki zarówno sufitowe jak i jezdne, dają większe poczucie bezpieczeństwa pacjentom przy ich przenoszeniu, zaś ich zastosowanie przynosi znaczącą ulgę w pracy ich opiekunów. W rezultacie użycie ich ułatwia i zwiększa komfort pracy opiekunów, pielęgniarek i pracowników medycznych. Przybliżymy dzisiaj Państwu informacje na temat:
- przeznaczenia podnośników;
- ich rodzajów;
- zalet podnośników;
- oraz na co zwrócić uwagę przy wyborze odpowiedniego podnośnika.
Przeznaczenie podnośników
Podnośniki sufitowe, jezdne, basenowe czy wannowe to urządzenia przeznaczone dla osób:
- które są częściowo bądź całkowicie unieruchomione i poruszają się na wózku inwalidzkim,
- po amputacji bądź z deformacjami kończyn,
- z dolegliwościami wywołującymi sztywność i uszkodzenia stawów,
- dotkniętych chorobami układu krążeniowego,
- w podeszłym wieku.
Podział podnośników
W zależności od przeznaczenia i funkcjonalności, podnośniki dla osób niepełnosprawnych dzielimy na stacjonarne i mobilne.
Podnośniki stacjonarne, jak sama nazwa wskazuje, to urządzenia mocowane na stałe w pobliżu łóżka pacjenta, zwykle do ściany, podłogi lub sufitu. Tego typu podnośniki służą głównie do podnoszenia pacjenta z łóżka i przenoszenia go np. na krzesło czy wózek inwalidzki. W opozycji do stacjonarnych – podnośniki mobilne można natomiast wykorzystywać na różne sposoby. Godnym uwagi jest fakt, że można je dowolnie przemieszczać, ponieważ nie mocuje się ich na stałe. Podnośniki mobilne są niezależne, dlatego świetnie sprawdzają się w sytuacjach, kiedy trzeba przenieść osobę leżącą w inne miejsce, np. do łazienki. Są one zdecydowanie bardziej funkcjonalne.
Rodzaje podnośników mobilnych
- podnośniki jezdne,
- basenowe,
- podnośniki wannowe,
- podnośniki sufitowe.
Zalety podnośników jezdnych
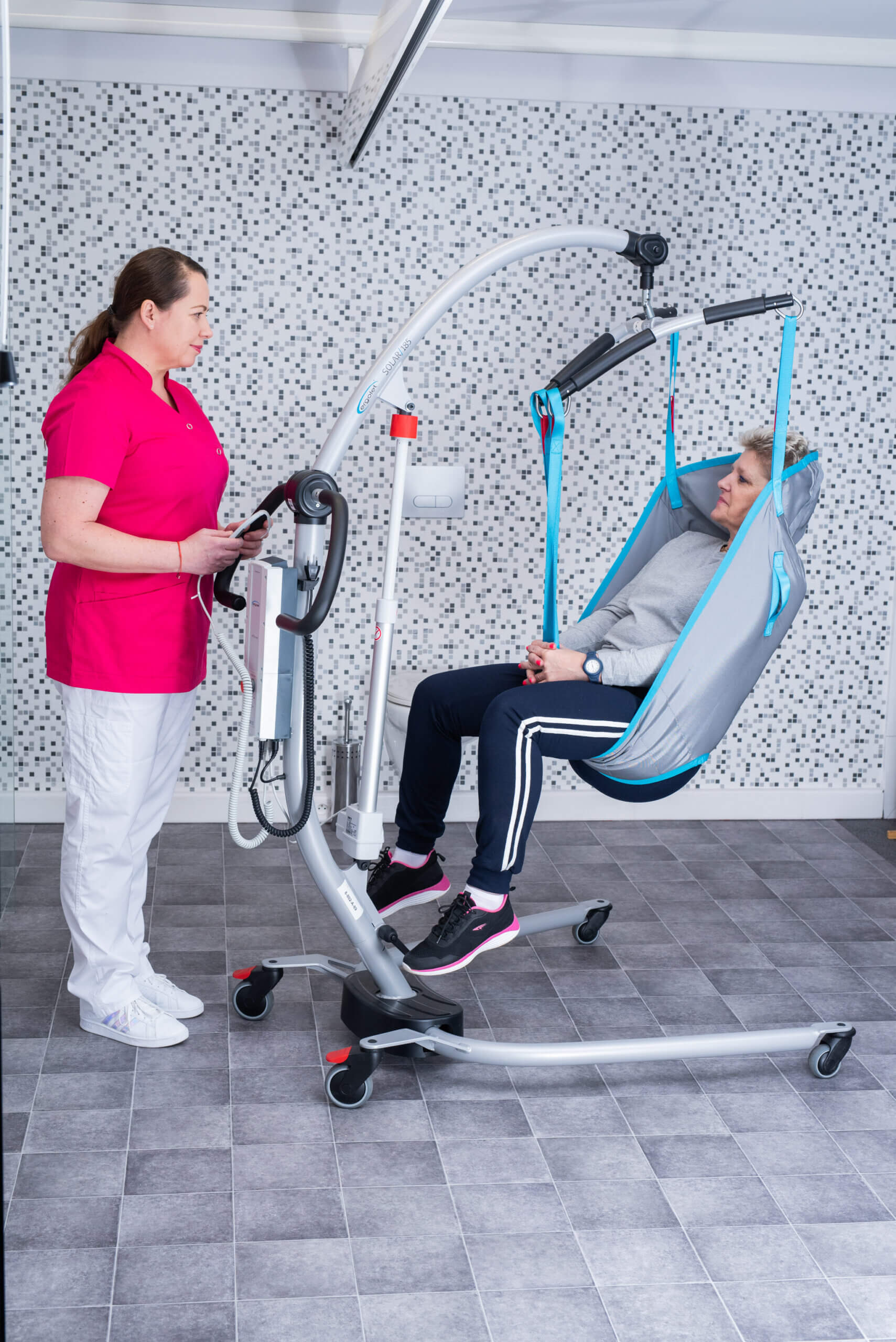
Podnośniki jezdne stanowią najbardziej popularną grupę wśród tych urządzeń. umożliwiają przenoszenie osoby niepełnosprawnej bez użycia siły i są tańsze od podnośników sufitowych. Wspomaganie się takim sprzętem znacznie ułatwia pracę osobie opiekującej się pacjentem i eliminuje problemy zdrowotne, które wynikają z konieczności jego podnoszenia. Dla przykładu zakres pracy podnośnika Solar 185 pozwala na podnoszenie pacjenta ważącego do 185 kg bezpośrednio z podłogi. Obsługa podnośników jezdnych jest bardzo łatwa i nie wymaga specjalnych szkoleń. Sterujemy nimi za pomocą pilota. Natomiast elektrycznie rozsuwaną podstawę w kształcie litery V poprawia to stabilność podnośnika oraz ułatwia dostęp do fotela, krzesła lub wózka inwalidzkiego.

Podnośnik wannowy
Wychodząc naprzeciw największym oczekiwaniom wszystkich pacjentów, w celu umożliwienia osobom starszym oraz niepełnosprawnym kąpiele, które pomagają zredukować ból oraz poprawiają ich ogólne samopoczucie prezentujemy podnośnik wannowy. Przede wszystkim jest on idealnym rozwiązaniem dla osób, które nie są w stanie samodzielnie wejść i wyjść z wanny. Archimedes to podnośnik montowany w wannie pacjenta. Za pomocą wodoodpornego pilota można z łatwością opuszczać i podnosić pacjenta. Umożliwia osobom starszym oraz niepełnosprawnym kąpiele, które pomagają zredukować ból oraz poprawiają ich ogólne samopoczucie.

Podnośnik basenowy
Dla osób z ograniczoną mobilnością, które lubią korzystać z basenów mamy w ofercie podnośnik basenowy POOL E-185® . Podnośnik ten zapewnia maksymalne bezpieczeństwo i wygodę użytkowania na pływalniach krytych oraz odkrytych. Wyposażyliśmy go w specjalne nosze lub krzesło do użytku w basenie. Urządzenie POOL E-185® posiada akumulator z wskaźnikiem ładowania, przyciskiem zatrzymania oraz awaryjnym opuszczanie elektryczne. Ma dwie podstawy obrotowe: do osadzenia w betonie oraz do przykręcenia bezpośrednio do podłoża. Jest odpowiedni dla pacjentów ważących do 185 kg.

Zalety podnośnika sufitowego
Z całą pewnością największą zaletą podnośnika sufitowego LUNA jest odciążenie codziennej pracy opiekuna osoby niepełnosprawnej. Opatentowane haki na podwieszkach pozwalają na ich prosty i bezpieczny sposób mocowania. W rezultacie osoba z niepełnosprawnością, która posiada sprawne kończyny górne, jest w stanie nawet sama z podnośnika LUNA korzystać i przemieszczać się z łóżka na wózek czy też do innego pomieszczenia. Jest urządzeniem, które doskonale sprawdza się w pionizacji i rehabilitacji chodu. W konsekwencji pozwala na lepszą organizację dnia oraz oszczędność czasu i pieniędzy. Sterowanie pilotem, ręczny system awaryjnego opuszczania, ochrona przed zachlapaniem na poziomie IPX4 to atuty które wyróżniają LUNĘ wśród podobnych urządzeń dostępnych na rynku, umożliwiając bezpieczne korzystanie w łazienkach i pokojach kąpielowych.
https://www.youtube.com/watch?v=uPPKvn-UOCA
Na co warto zwrócić uwagę przed zakupem podnośnika?
Decydując się na zakup podnośnika dla osób niepełnosprawnych należy uwzględnić kilka istotnych elementów. Warto zastanowić się do jakich czynności podnośnik będzie wykorzystywany i czy:
- w pomieszczeniu, w którym ma być zamontowany podnośnik, można wydzielić miejsce do montażu platformy podnośnika,
- można zamontować szyny dla podnośnika sufitowego,
- mamy odpowiednią ilość miejsca na manewry podnośnikiem jezdnym.
Przy wyborze podnośnika jezdnego, powinniśmy zwrócić uwagę między innymi na zastosowane nosidło i materiał z jakiego został wykonany. Oprócz tego czy nosidło będzie komfortowe w użyciu – czy posiada podparcie na głowę, czy wykonano go z materiałów wysokiej jakości. Materiał z jakiego są wykonane podwieszki Winncare to poliester, ponieważ charakteryzuje się on dużą wytrzymałością oraz jest łatwy w utrzymaniu czystości. Siatka poliestrowa wykorzystywana w przypadku podwieszek kąpielowych jest idealna do kąpieli i bardzo szybko wysycha. Dlatego większość naszych chust posiada bezpieczne obciążenie maksymalne do 275 kg, zaś na wszystkie udzielamy 2 lat gwarancji.
Więcej na temat rodzajów nosideł przeczytasz w naszym odrębnym artykule Wybieramy podwieszkę Winncare
Produkowane przez nas urządzenia wyróżniają się najwyższą jakością. Są także zgodne z wymaganymi normami, przepisami i wytycznymi, dotyczącymi produktów o charakterze medycznym. Wszystkie produkty posiadają wymagane certyfikaty. Dzięki temu zyskujemy pewność, że dane urządzenia i produkty są bezpieczne. Aby wybrać odpowiedni podnośnik warto zasięgnąć opinii fachowca w tej dziedzinie. Jesteś zainteresowany sprzętem Winncare do opieki domowej? Skontaktuj się z nami! Nasz przedstawiciel przyjedzie do Ciebie. Pomoże wybrać najlepsze wyroby medyczne dopasowane do potrzeb pacjenta i przeszkoli z ich obsługi.